Diccionario de enfermedades
Dermatitis seborreica
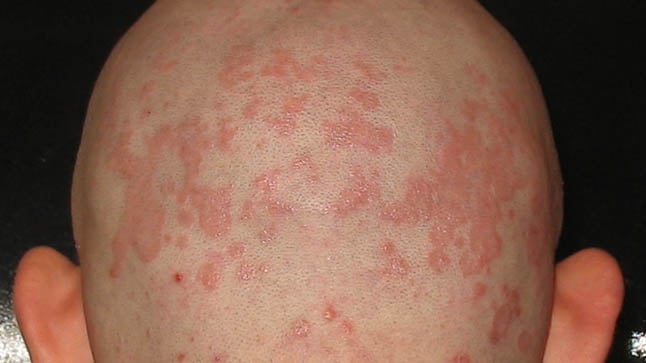
La dermatitis seborreica es una enfermedad crónica frecuente, caracterizada por la presencia de zonas escamosas sobre un fondo enrojecido. Se localiza preferentemente en zonas con elevada producción de grasa, como el cuero cabelludo y la cara. La caspa es una forma leve de dermatitis seborreica limitada al cuero cabelludo.
Las causas de la dermatitis seborreica no son bien conocidas aunque se cree que en la producción de la enfermedad está implicada tanto una sobreproducción de grasa de la piel, como una infección por un hongo llamado Malassezia, antiguamente llamada Pityrosporum ovale. Existen diversos factores que favorecen su desarrollo y que empeoran su evolución. Entro de ellos se encuentran:
La dermatitis seborreica se caracteriza por la presencia de zonas con escamas que habitualmente asientan sobre una zona enrojecida y que pueden producir picor de intensidad variable. Estas zonas suelen localizarse en el cuero cabelludo, los párpados, las cejas, la frente y el surco nasolabial (entre la nariz y los labios). Es frecuente que se afecte el interior del conducto auditivo externo (el agujero de la oreja) y la zona de detrás de las orejas. En menos ocasiones se afecta la zona central del pecho, las axilas, la zona de debajo de las mamas, las ingles y el surco interglúteo. Raramente puede producirse una afectación generalizada por todo el cuerpo.
La forma más leve, limitada al cuero cabelludo y con escasas manifestaciones inflamatorias (con poco enrojecimiento y picor) se denomina caspa.
La dermatitis seborreica afecta con frecuencia a los niños y jóvenes:
La dermatitis seborreica es un diagnóstico clínico, no siendo necesario realizar pruebas adicionales.
No, la dermatitis seborréica no es un problema de higiene.
La dermatitis seborreica afecta con más frecuencia a hijos de padres con esta enfermedad.
La dermatitis seborreica suele evolucionar en brotes. Frecuentemente mejora en verano.
¿Cuáles son las causas de la dermatitis seborreica?
Las causas de la dermatitis seborreica no son bien conocidas aunque se cree que en la producción de la enfermedad está implicada tanto una sobreproducción de grasa de la piel, como una infección por un hongo llamado Malassezia, antiguamente llamada Pityrosporum ovale. Existen diversos factores que favorecen su desarrollo y que empeoran su evolución. Entro de ellos se encuentran:
- El estrés.
- Las temperaturas extremas.
- La presencia de una piel grasa.
- La obesidad.
- La utilización de determinados champúes o lociones, sobre todo si tienen alcohol.
¿Qué síntomas produce la enfermedad?
La dermatitis seborreica se caracteriza por la presencia de zonas con escamas que habitualmente asientan sobre una zona enrojecida y que pueden producir picor de intensidad variable. Estas zonas suelen localizarse en el cuero cabelludo, los párpados, las cejas, la frente y el surco nasolabial (entre la nariz y los labios). Es frecuente que se afecte el interior del conducto auditivo externo (el agujero de la oreja) y la zona de detrás de las orejas. En menos ocasiones se afecta la zona central del pecho, las axilas, la zona de debajo de las mamas, las ingles y el surco interglúteo. Raramente puede producirse una afectación generalizada por todo el cuerpo.
La forma más leve, limitada al cuero cabelludo y con escasas manifestaciones inflamatorias (con poco enrojecimiento y picor) se denomina caspa.
La dermatitis seborreica afecta con frecuencia a los niños y jóvenes:
- Los recién nacidos pueden tener una dermatitis seborreica localizada en la cabeza y la cara denominada costra láctea.
- Desde la semana 3 tras el nacimiento a la semana 12, puede producir lesiones generalizadas con afectación de orejas, cejas, tronco, grandes pliegues y área anogenital. Se producen placas descamativas y amarillentas sobre una piel roja y con fisuras. Es frecuente que estas lesiones se infecten por hongos. En ocasiones, la dermatitis seborreica del lactante se solapa en el tiempo con la dermatitis atópica, por lo que algunos médicos consideran que la dermatitis seborreica en el lactante es en realidad la forma de inicio de la dermatitis atópica que tiene su debut habitualmente a los tres meses.
- Durante la adolescencia, las lesiones afectan al cuero cabelludo y pliegues. Es frecuente la pérdida de pelo en las placas y el picor intenso. Puede haber enrojecimiento y descamación en la línea de inserción frontal del pelo, en las cejas, pliegues nasolabiales y retroauriculares, axilas, región inguinal y ombligo.
¿Cómo se diagnostica?
La dermatitis seborreica es un diagnóstico clínico, no siendo necesario realizar pruebas adicionales.
¿Puede prevenirse?
No, la dermatitis seborréica no es un problema de higiene.
¿Es hereditaria?
La dermatitis seborreica afecta con más frecuencia a hijos de padres con esta enfermedad.
¿Cuál es el pronóstico de la dermatitis seborreica?
La dermatitis seborreica suele evolucionar en brotes. Frecuentemente mejora en verano.
¿Cuál es el tratamiento de la dermatitis seborreica?
- La caspa suele tratarse con diversos champúes disponibles en farmacias. En su composición pueden tener diversos compuestos, como medicinas contra los hongos (ketoconazol, selenio, ciclopirox), ácido salicílico, brea, zinc, etc. Tras administrarlos deben dejarse sin aclarar durante 5 o 10 minutos y posteriormente ser aclarados totalmente para evitar la irritación posterior del cuero cabelludo. Inicialmente deben usarse a diario y, pasado un tiempo, utilizarse cada 2 o 3 días según vayan mejorando los síntomas. Los champúes pueden usarse durante el tiempo que sea necesario. Si uno de ellos no fuera eficaz después de varias semanas se puede utilizar un champú distinto. El éxito es muy dependiente de la continuidad con la que se utilicen. En los casos más graves que no mejoren o incluso empeoren con el tratamiento previo, debe consultarse al dermatólogo quien puede recomendar tratamiento con corticoides aplicados directamente sobre el cuero cabelludo o cremas con medicinas frente a los hongos (antifúngicos).
- El tratamiento de la dermatitis seborreica del cuero cabelludo o la barba es similar al de la caspa. En ocasiones, en casos rebeldes, puede ser necesario administrar corticoides de baja potencia asociados a antifúngicos (medicinas para tratar los hongos), aplicados de forma tópica (local). En brotes agudos, sobre todo si afectan al cuero cabelludo, puede ser necesario administrar corticoides de mayor potencia. Los corticoides y los antifúngicos pueden administrarse para tratar la dermatitis seborreica en otras localizaciones, sin embargo no deben ponerse corticoides potentes en la cara dado que pueden producir atrofia o rosácea. En casos muy resistentes se están utilizando inmunomoduladores en crema.
- En niños el tratamiento no debe ser agresivo ya que se trata de un proceso que tiende a curarse espontáneamente.
- Para la higiene se deben evitar sustancias irritantes. Se deben utilizar jabones y champús neutros. En niños mayores y adolescentes se pueden utilizar champús con sulfuro de selenio 2,5%, azufre 3-6%, breas, ketococonazol, queratolíticos, etc.
- Se pueden utilizar cremas con corticoides tópicos pero de potencia baja. En la dermatitis seborreica persistente debe evitarse su uso continuado, especialmente en cara, cuello y pliegues, donde es preferible el uso de inmunomoduladores.
- Inmunomoduladores. Aunque no está aprobado su uso concreto para esta indicación, en la práctica clínica frecuentemente se utilizan cremas con tacrólimus o pimecrólimus con buenos resultados.
- Algunos antifúngicos tópicos eficaces frente al Pityrosporum ovale (cremas y geles imidazólicos) pueden ser eficaces, aunque en ocasiones producen irritación.
Aunque esta información ha sido redactada por un especialista médico, su edición ha sido llevada a cabo por periodistas, por lo que es un contenido meramente orientativo y sin valor de indicación terapéutica ni diagnóstica. Recomendamos al lector/a que cualquier duda relacionada con la salud la consulte directamente con el profesional del ámbito sanitario correspondiente.

 Andalucía
Andalucía  Cataluña
Cataluña  Madrid
Madrid  C. Valenciana
C. Valenciana  Galicia
Galicia  Castilla y León
Castilla y León  País Vasco
País Vasco  Canarias
Canarias  C-La Mancha
C-La Mancha  Murcia
Murcia  Aragón
Aragón  Extremadura
Extremadura  Asturias
Asturias  Baleares
Baleares  Navarra
Navarra  Cantabria
Cantabria  La Rioja
La Rioja 
