Montaje fotográfico: Lucía Sancho.
Opinión de José Ramón Repullo Labrador, profesor emérito de Planificación y Economía de la Salud Escuela Nacional de Sanidad (Instituto de Salud Carlos III)
Ley General de Sanidad: dónde estamos cuatro décadas después y hacia dónde avanzar
La
Ley General de Sanidad de 1986 (LEGSA) marca un claro punto de inflexión en la generalización del derecho a la protección de la salud y en la reforma del sistema sanitario.
La joven democracia española desde la segunda mitad de los años 70 ya venía extendiendo la acción protectora de la
Seguridad Social, que subió más de 10 puntos de cobertura hasta superar el 90% de la población al inicio de los años 90; también se habían iniciado los procesos de reforma de la Atención Primaria (Real Decreto 137/1984), y los Hospitales públicos (Orden de 28 de febrero de 1985, que anticipa el Real Decreto 521/1987 de Reglamento sobre Estructura, Organización y Funcionamiento). De hecho, muchos activos y características de nuestro actual Sistema Nacional de Salud (SNS) provenían del esquema creado por el Instituto Nacional de Previsión (INP) y el
Instituto Nacional de la Salud (INSALUD).
Sin embargo, las aspiraciones de la ciudadanía española y de buena parte de los profesionales sanitarios apuntaban claramente en la transición a la democracia a la ampliación y consolidación del
derecho a la protección de la salud, así como a la conformación de un sistema asistencial accesible y de calidad: en esto la LEGSA cumplió un claro papel fundacional.
Puede ser algo injusto criticar ahora a la LEGSA por su desactualización y obsolescencia: cuarenta años son muchos años. Es cierto que puede estar derogada en un 70% y
desfasada en la digitalización (como afirmaba con razón
Ricardo De Lorenzo); pero en estas cuatro décadas hemos experimentado saltos cualitativos en casi todas las esferas del marco institucional, demográfico, de salud colectiva, de cobertura, de financiación, de organización de las redes y servicios asistenciales, científico- tecnológico, de personal… La actual trasformación digital no es sino el último desafío que interpela al marco regulatorio y funcional de nuestra sanidad.
Nuestra LEGSA puede parecer un osito lleno de costuras y donde los parches casi cubren más superficie que el tejido original. Pero esto no debería llevarnos necesariamente a proponer redactar una nueva. O al menos no a otra basada en un enfoque tan amplio y enciclopédico. Quizás una Ley marco, que defina valores y consensos políticos y sociales consolidados, y en la que se apoyen otros desarrollos legales más específicos y operativos. Y con la prudencia de no ensayar este proceso mientras haya una
polarización y tensión política tan aguda como en el escenario actual.
El osito puede aún valernos, siempre que sirva de percha para colgar una serie de reformas en los ejes de gobernanza esenciales. Nada particularmente nuevo; es lo que venimos haciendo en estas cuatro décadas, y lo que es prioritario seguir haciendo: resumimos en la Tabla unos once
ejes de gobernanza, para luego describir su imbricación en la LEGSA y las posibles perspectivas de avance en el futuro.
A la vista de la diversidad y complejidad de los ámbitos de desarrollo normativo, deberíamos moderar el entusiasmo o la urgencia para desarrollar regulaciones amplias y holísticas (una nueva Ley General), a favor de normas más específicas, mejor gestionadas y presupuestadas, con
mayor carga de consenso técnico y menor visibilidad política para evitar alimentar las controversias. Y, cuando hubiera otro clima de menor enfrentamiento institucional y político, cabría pensar en una LEGSA-trama, donde ubicar la urdimbre del bello tapiz de nuestro sistema público de salud.
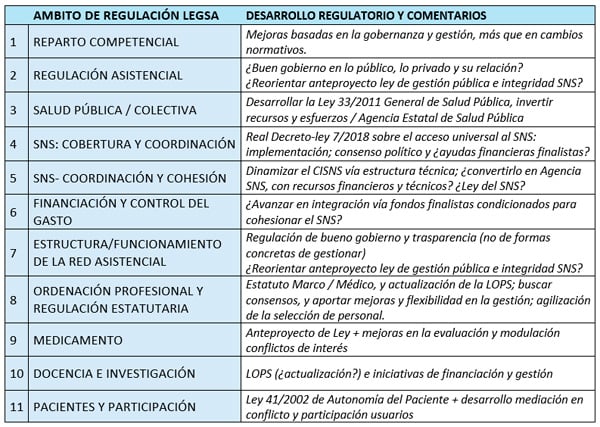
Ámbitos de regulación y desarrollos regulatorios
1. Reparto competencial
La redacción de los artículos 38 a 43 ya indicaban el fuerte sesgo descentralizador, que el tiempo, los
Estatutos de Autonomía y las sentencias del Tribunal Constitucional han ido consolidando. La propia LEGSA ya consideraba fuera de su carácter de norma básica la organización asistencial (del Art. 57 al 69). Fue determinante en esta
descentralización el cambio en el modelo de financiación autonómica de la Ley 21/2001, que acaba con la
financiación finalista de la sanidad, y otorga amplios poderes a las CCAA para regular sus ingresos fiscales y sus prioridades de gasto entre los diferentes sectores. La descentralización del SNS sólo retrocedió de forma puntual y reversible a través de instrumentos excepcionales, como en la Gran Recesión (2008-2014) basado en el control financiero y del gasto, y en la COVID-19 con los Estados de Alarma.
¿Hacia dónde ir?
Es más práctico considerar que el genio de la descentralización escapó de la lámpara y no va a volver a entrar: el margen para disciplinarlo con nuevas leyes es estrechísimo. Mejor ser realistas y dedicar los esfuerzos a reeducar al genio con palancas financieras, de información, de conocimiento, de logística y de gestión: para esto harán falta más fondos finalistas y más músculo técnico en el entorno del Ministerio de Sanidad.
2. Regulación asistencial
Poco avanzó la LEGSA en la regulación específica de las actividades asistenciales (fueran públicas o privadas); aunque sentó las bases de los procesos de autorización de centros, vigilancia de la publicidad y
relación público-privado vía vinculación y conciertos. En todo caso, se aprecia que su objetivo fundamental no era tanto regular la sanidad como crear las bases organizativas del SNS.
¿Hacia dónde ir?
La creciente importancia de la sanidad privada y la mejora del funcionamiento de la sanidad pública, aconsejan orientar la acción de los poderes públicos promoviendo una regulación basada en las
nuevas herramientas de Buen Gobierno: recientemente el Foro de la Profesión Médica generó un documento: El Buen Gobierno de los Centros Sanitarios desde la perspectiva de la Profesión Médica. Este texto podría ser útil para ampliar, enriquecer y en su caso reorientar el actual Anteproyecto de Ley de gestión pública e integridad del Sistema Nacional de Salud.
3. Salud Pública / Salud Colectiva
La LEGSA tiene abundantes contenidos de Salud Pública, inspirando principios y valores, defendiendo la necesidad de estudios epidemiológicos y de sistemas de información, y enfatizando el papel de los
Planes de Salud para dirigir todas las prioridades sanitarias en función de las necesidades de salud. El escaso desarrollo de la estructura de salud pública, y la temprana transferencia de estas competencias a las CCAA dejaron en el furgón de cola esta función esencial de autoridad sanitaria. La
Ley 33/2011, General de Salud Pública fue un esfuerzo voluntarista de ponerla de nuevo en la agenda política: la austeridad y los cambios políticos desactivaron la iniciativa; en 2020 la pandemia puso encima de la mesa de forma taxativa e inequívoca la necesidad de invertir en una red de vigilancia epidemiológica y preparación para emergencias sanitarias.
¿Hacia dónde ir?
Más que legislar, lo que hace falta es implementar acciones en la línea ya señalada; la creación de la Agencia Estatal de Salud Pública (Ley 7/2025) puede ser clave para catalizar y nuclear el esfuerzo técnico y de recursos que han de hacer todas las administraciones.
4. Sistema Nacional de Salud - Cobertura
La cobertura del SNS ha ido ensanchándose (personas sin recursos, leyes del menor, leyes de extranjería…) y achicándose (Real Decreto-ley 16/2012 de la austeridad sanitaria). En la actualidad el Real Decreto-ley 7/2018 sobre el acceso universal al Sistema Nacional de Salud, complementado por el Real Decreto 180/2026 (para extranjeros sin residencia legal) parece que consolidan una ampliación de
derechos en clave de ciudadanía sanitaria no exportable (a otros países).
¿Hacia dónde ir?
Es importante consolidar un consenso político sobre la cobertura sanitaria universal: algunos partidos y líderes políticos del centroderecha no lo aceptan, y su papel en las coaliciones de gobierno podrían en un futuro impugnar esta estrategia. Quizás una política de apoyo financiero central finalista para esta extensión de cobertura podría facilitar la aceptación por las CCAA.
5. SNS - Coordinación y funcionamiento cohesionado
La LEGSA crea el Consejo Inter-territorial del SNS (CISNS), mandata la creación de los servicios de salud de las CCAA y establece un sistema de coordinación basado tanto en este Consejo, como en los Planes Integrados de Salud (Artículos 70 a 77), que se elaborarían por las CCAA siguiendo las directrices centrales de los Criterios General de Coordinación Sanitaria. Los intentos en los años 90 fueron poco efectivos, y nunca llegó a hacerse el Plan Integrado. La Ley 16/2003 de Cohesión y Calidad del SNS buscaba recuperar cierto control central retocando el CISNS, y se ensayaron Planes Integrales por problemas de salud, con vocación de obligatoriedad (rechazados por las CCAA por no llevar financiación incremental), y luego Estrategias (que eran menos ejecutivas y que en algunos casos se asociaban a fondos finalistas). La COVID-19 obliga a un impulso tremendo del CISNS y sus comisiones y grupos de trabajo, mostrando que
cuando la necesidad y la voluntad política se alinean se superan muchos obstáculos formales. Para darle más operatividad se plantea activar la capacidad jerárquica del Ministerio de Sanidad a través de la función de coordinación general sanitaria, que puede ser reforzada al amparo de la Ley 40/2015 de Régimen Jurídico del Sector Público de 2015, al considerar que el CISNS es una “Conferencia Sectorial”.
¿Hacia dónde ir?
No es fácil salir del atolladero: en el plenario del CISNS se escenifican divergencias políticas y territoriales, convirtiéndose frecuentemente en un instrumento para centrifugar responsabilidades de gestión sanitaria a terceros. Las alternativas más prometedoras estarían en la
limitación del rol político a favor de las estructuras técnicas de las comisiones y grupos de trabajo. En un plano más ambicioso (¿atrevido?) cabría “agencializarlo” (Agencia del SNS con un comisionado de consenso con mandato superior a una legislatura al estilo AIREF) y dotarle de fondos finalistas y músculo técnico propio. Quizás para ello habría que promover una Ley del SNS, que se centrara en los órganos de gobierno y gestión, y en los instrumentos que permitirían una coordinación más técnica y efectiva.
6. Financiación y control del gasto
La LEGSA se limitó a abrir posibilidades de financiación en todas las fuentes posibles (Art. 78 a 83); su orientación para pasar de un modelo de basado en contribuciones de Seguridad Social a otro de recaudación por impuestos generales, se materializó en el año 1997, lo que consolidó a la sanidad como una prestación no contributiva, garantizada por el Estado. A partir de 2002 (Ley 21/2001), y con el sistema de financiación de las CCAA ya implantado, la posibilidad de determinar o condicionar el gasto sanitario de forma central se va disipando. Curiosamente, en la época de austeridad, se incluyen vía Ley Orgánica 6/2015 una serie de Artículos en la propia LEGSA (del Art. 106 al 116) focalizados en el gasto farmacéutico de recetas y hospitalario.
¿Hacia dónde ir?
La posibilidad de retroceder hacia
modelos de financiación finalista sanitaria parece irreal e impracticable. Sin embargo, la posibilidad de utilizar los márgenes de incremento del gasto sanitario público per cápita en fondos finalistas condicionados, sería una opción prometedora.
7. Estructura y funcionamiento de la red asistencial
La LEGSA desarrolla un modelo de organización de hospitales y atención primaria basado en la planificación territorial por áreas de salud, y en una serie de figuras directivas y consejos de gobierno y participación (At. 49 a 55). Todo esta parte de la Ley no es básica; y ni siquiera se llegó a aplicar del todo por el propio Ministerio de Sanidad: el propio INSALUD organizó la gestión de otra forma, a través de dos gerencias en cada área: una para hospitales y atención especializada ambulatoria, y otra para atención primaria. Las CCAA mayoritariamente fueron cambiando el modelo a través de las gerencias únicas de área, aunque ahora hay un replanteamiento generalizado de esta experiencia que perjudica a la capacidad organizativa y a las prioridades de la atención primaria. En todo caso, parece claro que la competencia es autonómica, y es a éstas a las que corresponden establecer los modelos de organización y provisión; por lo tanto, poca margen hay para la regulación central.
¿Hacia dónde ir?
Existen algunos principios de buen gobierno que pueden ser objeto de regulación: no determinan la forma de organizarse, pero sí exigen condiciones básicas: por ejemplo, la existencia de órganos colegiados de gobierno, o la profesionalización de la gestión. La Comisión Parlamentaria de Reconstrucción Social y Económica hacía referencia a alguna de estas iniciativas, y también el referido documento del Foro de la Profesión Médica. Sería aplicable lo antes comentado en el punto 2, relativo a la posible reorientación del anteproyecto ley de gestión pública e integridad SNS.
8. Ordenación profesional y regulación estatutaria
La responsabilidad de los poderes públicos en la creación de capital humano, y en su ulterior contratación y gestión es fundamental, y se ha materializado en dos importantes iniciativas legislativas: la Ley 44/2003 de Ordenación de Profesiones Sanitarias, y la Ley 55/2003 del Estatuto Marco del personal estatutario de los servicios de salud. Mucha cosas han cambiado desde 1986… y también desde 2003: la reordenación del Espacio Europeo de Educación Superior (Bolonia), los cambios científicos y tecnológicos (y su impacto en la organización de los servicios sanitarios), la trasformación demográfica y social (y su influencia en necesidades y preferencias de los pacientes), las nuevas aspiraciones y demandas de los profesionales, la transformación digital (y su efecto en modelos asistenciales, formativos, y de investigación). Aunque la limitación de jornada, guardias y libranzas sea la parte más visible de los problemas, quizás lo más importante sea acabar con el alambicado y lento proceso de selección vía OPEs autonómicos por especialidad (Ofertas de Empleo Público), para llegar a un sistema abierto y permanente que permita vía concurso de méritos y selección local cubrir las plazas en el momento en el que queden vacantes (en línea con la recomendación 8.1 de la Comisión Parlamentaria para la Reconstrucción Social y Económica de 2020). Acabar con la temporalidad es la mejor receta para fidelizar a los médicos.
¿Hacia dónde ir?
Con independencia de la situación conflictiva actual en torno al Estatuto Marco / Estatuto Médico, la gran tarea de la presente década para España (y para los sistemas sanitarios de nuestro entorno) se expresa en
revitalizar el contrato social implícito entre las profesiones sanitarias (particularmente los médicos) y los servicios de salud. La renovación de la LOPS y del régimen estatutario puede ser una oportunidad de avanzar. Las modificaciones han de buscar acercar la norma a la compleja realidad organizativa de los recursos humanos y la profesiones; para ello será necesario ensanchar el espacio de decisión local, y dotar a las normas de la flexibilidad en su gestión (particularmente en los procesos de selección).
9. Medicamento
La LEGSA dedica una parte de su articulado (Art. 95 a 103) a la regulación del medicamento (en la que la administración central se reservó un amplio nivel de competencias). Este sector tan dinámico y sometido a directivas y normas europeas, tomó tempranamente vida propia: la Ley 25/1990 del Medicamento, la Ley 29/2006 de garantías y uso racional de los medicamentos y productos sanitarios, y el actual anteproyecto de Ley en trámite. Los medicamentos nuevos (no necesariamente innovadores) son el componente más inflacionario y que más preocupación generan para la sostenibilidad; la evaluación de su efectividad y costes es el verdadero reto técnico, organizativo y político.
¿Hacia dónde ir?
No solo se trata de insistir en la regulación: hace falta músculo técnico para evaluar medicamentos y tecnologías, trasparencia para ajustar coste-efectividad de lo nuevo, y diseños organizativos inteligentes para minimizar los importantes conflictos de interés y presiones comerciales.
10. Docencia e investigación
Estas funciones no son un adorno; son esenciales para configurar el capital humano y de conocimiento del sistema, y, además, actúan como potentes catalizadores del profesionalismo y la motivación. La LEGSA es parca en este ámbito, aunque en algunos artículos (Art. 104 y 105) deja clara la disponibilidad de los centros públicos para estas funciones. La regulación de la formación sanitaria en España se basa en la Ley 44/2003 de Ordenación de las Profesiones Sanitarias (LOPS) y el Real Decreto 183/2008 que define las funciones de los tutores y los requisitos de acreditación. Ley 14/2007 de Investigación biomédica aporta otro tronco normativo complementario (junto con el Real Decreto 1090/2015 sobre ensayos clínicos, comités de ética y registro de estudios, y con el Real Decreto 279/2016 de Acreditación de los Institutos de Investigación Sanitaria).
¿Hacia dónde ir?
Como en otros ámbitos, más que un impulso regulatorio el sector de la docencia y la investigación biomédica y sanitaria precisa de un impulso inteligente que abarque recursos, organización (¡tutores!), nuevo capital humano (el personal estatutario investigador que propone el borrador de Estatuto Marco), y mejoras en la gestión de los procesos formativos y proyectos de investigación.
11. Pacientes y participación
Finalmente, la LEGSA de forma muy temprana recogía la expectativa de los ciudadanos y pacientes de tener un papel más activo, de ejercer sus derechos a ser informados, a tomar las decisiones sobre todo lo que les afectara, a elegir médico en atención primaria, y a participar en la gobernanza y prioridades del sistema (Art. 5, 9, 10, 11, 14…). La Ley 41/2002 de Autonomía del Paciente viene a construir el principal tronco normativo relacionado con los derechos de pacientes y ciudadanos. Otros ámbitos destacados que se han incorporado a los derechos de los pacientes y que guardan relación con cambios en la normativa y sensibilidad social, han sido los de la Interrupción Voluntaria del Embarazo (Ley Orgánica 2/2010, modificada por la LO 1/2023) y la Ley Orgánica 3/2021 de regulación de la eutanasia.
¿Hacia dónde ir?
El empoderamiento de los pacientes es fundamental, aunque puede tener algunos efectos disfuncionales si domina un clima adversarial y querulante. En el plano de la relación paciente-servicios clínicos se precisan métodos y figuras para canalizar desencuentros, buscando mediaciones que no tengan que llegar a los tribunales. En el ámbito organizativo la integración de la voz de los usuarios, bien como ciudadanía experta, como asociaciones, o como instituciones ciudadanas, sería una iniciativa interesante en el proceso de creación o generalización de órganos colegiados de gobierno para los centros sanitarios públicos.
Las informaciones publicadas en Redacción Médica contienen afirmaciones, datos y declaraciones procedentes de instituciones oficiales y profesionales sanitarios. No obstante, ante cualquier duda relacionada con su salud, consulte con su especialista sanitario correspondiente.