Diccionario de enfermedades
Ojo Rojo: clasificación, síntomas, causas y cuándo ir al médico
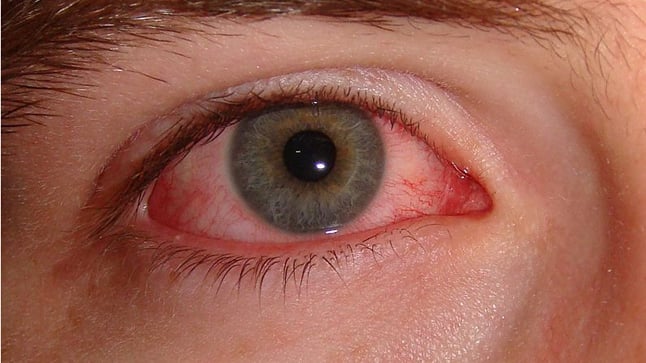
El ojo rojo es un término general que incluye a todas las enfermedades que producen enrojecimiento ocular. Es el motivo de consulta más frecuente en Oftalmología. El enrojecimiento de los ojos se debe a la presencia de vasos sanguíneos inflamados y dilatados que se perciben a través de la superficie blanca del ojo (esclerótica). Su presencia indica una alteración de las partes del ojo situadas por delante del iris y del cristalino.
Existen múltiples causas de ojo rojo y la mayoría no revisten gravedad. En general, el grado de enrojecimiento no se relaciona con la gravedad de la enfermedad. Suelen ser graves aquellas enfermedades que cursan con ojo rojo y disminución de la visión, o con ojo rojo y dolor ocular (no picor, escozor o sensación de cuerpo extraño ocular).
En función del tipo de inflamación distinguimos los siguientes síntomas:
Ante la presencia de ojo rojo lo primero que hay que hacer es diferenciar los cuadros leves de los que precisan valoración oftalmológica.
Los criterios de severidad que requieren valoración por el especialista son:
Existen múltiples causas de ojo rojo y la mayoría no revisten gravedad. En general, el grado de enrojecimiento no se relaciona con la gravedad de la enfermedad. Suelen ser graves aquellas enfermedades que cursan con ojo rojo y disminución de la visión, o con ojo rojo y dolor ocular (no picor, escozor o sensación de cuerpo extraño ocular).
Clasificación del ojo rojo: ¿duele o no?
- Ojo rojo no doloroso.
- Afectación de los párpados: Blefaritis.
- Afectación de la conjuntiva:
- Hemorragia conjuntival o subconjuntival.
- Ojo rojo doloroso.
- Causa inflamatoria.
-Inflamación de los párpados:
Orzuelo.
Herpes zoster oftálmico.
-Inflamación del saco lagrimal: Dacriocistitis aguda.
-Inflamación epiescleral: Epiescleritis.
-Inflamación corneal: Queratitis.
-Inflamación uveal: Uveítis anterior aguda.
-Inflamación de la órbita: Celulitis orbitaria.
- Traumatismo ocular.
¿Cuáles son los síntomas y el tratamiento del ojo rojo?
En función del tipo de inflamación distinguimos los siguientes síntomas:
- Blefaritis. Se denomina blefaritis a la inflamación de los folículos de las pestañas (el orificio por donde salen las pestañas). Puede cursar o no con ojo rojo y se caracteriza por la presencia de muchas legañas. Cuando no se conoce la causa, el tratamiento se basa en medidas higiénicas (lavar el borde de los párpados con toallitas impregnadas con detergentes suaves, aplicación de compresas calientes, lágrimas artificiales). Cuando la inflamación se debe a un agente infeccioso se añade medicación específica en forma de colirio o pomada. Una causa poco frecuente es la parasitaria, producida por el piojo púbico. El tratamiento requiere la extracción manual o con pinzas de los piojos y liendres junto con la aplicación de una pomada oftálmica dos veces al día durante una semana.
- Hemorragia conjuntival. También llamada hemorragia subconjuntival o equimosis subconjuntival o hiposfagma. Es producida por una rotura vascular (de una venita), generalmente por esfuerzos físicos o como consecuencia de un ataque de tos, estornudo, vómito, etc. Su origen también puede ser infeccioso (en el contexto de una conjuntivitis) o traumático, por un golpe. Es una colección de sangre por debajo de la conjuntiva y se percibe como una mancha uniforme de color rojo brillante en la esclerótica (superficie blanca del ojo). Es bastante frecuente, no es dolorosa ni afecta a la visión. No precisa tratamiento y desaparece por sí sola al cabo de varios días.
- Conjuntivitis. La conjuntivitis es la causa más frecuente de ojo rojo. Se debe a la inflamación de la conjuntiva que es una membrana clara y delgada que tapiza la superficie blanca del ojo y el interior de los párpados. El tratamiento depende de la causa desencadenante.
- Orzuelo. Es la inflamación aguda de las glándulas sebáceas del párpado. Se observa un nódulo (un abultamiento) doloroso en el borde del párpado. Los orzuelos se tratan con compresas calientes y una pomada con antibióticos aplicada 2 o 3 veces al día. Puede requerir el drenaje quirúrgico si no mejora con el tratamiento aplicado de forma local.
- Herpes zoster oftálmico. Un herpes zoster oftálmico es la infección causada por el virus varicela-zoster a nivel del ojo. Se produce por la reactivación del virus que quedó latente en el organismo tras la infección de la varicela, generalmente en la infancia. Son factores predisponentes para su aparición la edad avanzada y las defensas bajas (SIDA, pacientes trasplantados o con tratamiento inmunosupresor, cáncer, enfermedades de la sangre, etc.), si bien muchas veces aparecen en personas totalmente sanas. El herpes zoster oftálmico se caracteriza por la aparición de una erupción de vesiculitas (idénticas a las de la varicela) alrededor de un ojo. Frecuentemente se acompaña de dolor, malestar general y fiebre que pueden aparecer incluso antes de la erupción. La afectación ocular produce lagrimeo, intolerancia a la luz y cierre involuntario de los párpados. Puede afectar otras partes del ojo. El tratamiento del herpes zoster oftálmico incluye la administración de medicamentos antivirales y analgésicos por vía oral, pomada antiviral tópica y corticoides tópicos. En casos graves puede incluso estar indicada la administración de corticoides orales.
- Dacriocistitis aguda. Es la inflamación aguda del conducto lagrimal, generalmente causada por una obstrucción de dicho conducto. Produce un ojo lloroso, dolor intenso en la fosa lagrimal (la zona del ojo más pegada a la nariz), inflamación de la región interna del ojo y malestar general. Puede aparecer fiebre leve. Se aprecia un nódulo (bulto) doloroso, enrojecido y caliente en la parte interior del ojo pegada a la nariz que puede eliminar pus por el conducto lagrimal si se presiona. La dacriocistitis aguda se trata con antibióticos, antiinflamatorios y analgésicos por vía oral. Puede requerir el drenaje quirúrgico si no mejora con el tratamiento médico. No se recomienda la aplicación de compresas calientes ya que pueden favorecer la salida del pus a través de la piel, pudiendo producir cicatrices antiestéticas. Una vez resuelta la infección aguda es recomendable acudir al oftalmólogo para estudiar la permeabilidad de la vía lagrimal. La recanalización de la vía evita la aparición de nuevos episodios. Cuando los niños nacen con el conducto lagrimal obstruido pueden producirse infecciones. El problema se suele resolver por sí solo, pero si persiste entre los 6 y los 12 meses, se debe acudir al médico para limpiar y ampliar el conducto lacrimal con una sonda fina.
- Epiescleritis. Es la inflamación de una capa fibrosa que se encuentra entre la conjuntiva y la esclera (parte blanca del ojo). La epiescleritis puede aparecer sola o asociada a otras inflamaciones del ojo. Puede manifestarse como ardor o como dolor moderado que no aumenta a la exploración. Produce lagrimeo, intolerancia a la luz y cierre involuntario de los párpados. Requiere una valoración oftalmológica para distinguirla de la escleritis que reviste mayor gravedad. Es de naturaleza benigna y suele resolverse por sí sola en pocos días. Se pueden aplicar compresas frías y lágrimas artificiales. En episodios de larga duración o recurrentes se pueden emplear antiinflamatorios. Está contraindicada la administración de antiinflamatorios esteroideos tópicos (en forma de pomadas o gotas) debido al riesgo de provocar glaucoma agudo, cataratas o infecciones. Además se puede producir un “efecto rebote” por el que la inflamación se reactivaría con mayor severidad tras suspender los antiinflamatorios esteroideos.
- Queratitis o úlceras corneales. Una queratitis es la inflamación de la córnea, la membrana transparente que recubre por fuera al iris y a la pupila. Como consecuencia de la inflamación se produce pérdida de transparencia. Si se pierde tejido corneal recibe el nombre de úlcera corneal. Suele producirse por la entrada en el ojo de cuerpos extraños (por ejemplo heridas por las lentillas), por irritación por agentes físicos o químicos (estar en la nieve un día soleado sin ponerse gafas de sol) o tener un origen infeccioso. Las queratitis son siempre enfermedades potencialmente graves porque pueden ocasionar pérdida de visión y la posibilidad de desarrollar complicaciones (cataratas, glaucoma, etc.). Suelen producir ojo rojo y dolor importante aunque de intensidad variable, siendo el dolor mayor cuanto más superficial es la herida. Suele haber también lagrimeo, intolerancia a la luz, cierre involuntario de los párpados y visión borrosa. El diagnóstico se basa en los datos clínicos. Las úlceras se pueden ver con un aparato especial tras la tinción con un colirio específico. El tratamiento depende de la causa. En general se basa en antibióticos tópicos (colirios y pomadas) y, ocasionalmente, pomadas reepitelizantes o de corticoides para reducir la inflamación. Se debe suspender el uso de lentes de contacto y están contraindicados los colirios anestésicos. En caso de úlceras muy graves puede ser necesario un trasplante de córnea.
- Uveítis anterior aguda o iridociclitis. Es la inflamación del tracto uveal anterior, una zona de la parte anterior del ojo formada por el iris y el cuerpo ciliar. Son enfermedades poco frecuentes y su importancia radica en el grado de alteración visual que pueden producir y en que pueden deberse a la existencia de un tumor o ser la primera manifestación de una enfermedad autoinmune o de otras enfermedades (sarcoidosis, enfermedad de Behçet). También pueden producirse por la exposición a toxinas o por infecciones. Suele comenzar de forma aguda, afectando generalmente a un solo ojo. Puede cursar con episodios de repetición. Produce dolor de ojo de intensidad variable, visión borrosa e incluso disminución de la agudeza visual y disminución del tamaño de la pupila. Se acompaña también de lagrimeo, intolerancia a la luz y cierre involuntario de los párpados. Se trata con gotas oftálmicas que dilatan la pupila, con corticoides tanto orales como tópicos y con medicación inmunosupresora.
- Celulitis orbitaria. Es una infección de las partes blandas de la órbita, la zona donde está introducido el ojo. Su causa suele ser infecciosa, sobre todo por bacterias. Sus consecuencias pueden ser graves y llegar a producir la muerte. Afecta con mayor frecuencia a niños y a adultos jóvenes. Cursa con hinchazón de un ojo, dolor de cabeza, malestar general, fiebre, dolor ocular, lagrimeo, intolerancia a la luz, cierre involuntario de los párpados, pus de color amarillo verdoso y pérdida de agudeza visual en los casos avanzados. Los ojos pueden aparecer como “saltones” de forma brusca, con dolor a la presión. El diagnóstico se basa en la clínica, pruebas de laboratorio y pruebas de imagen. Se trata con antibióticos tanto por vía oral como intravenosos y con corticoides. Puede requerir el ingreso hospitalario.
- Glaucoma agudo. Un glaucoma agudo es el aumento súbito de la presión del interior del ojo (presión intraocular) que se acompaña de dolor ocular punzante extendido a la órbita (“dolor de clavo”), visión reducida, lagrimeo, intolerancia a la luz, cierre involuntario de los párpados, ojo rojo, pupilas dilatadas, dolor de cabeza, náuseas y vómitos. La palpación del globo ocular a través del párpado superior produce una sensación de gran dureza, como si fuera de mármol. En ocasiones existen signos previos que “avisan” de la proximidad de un ataque de glaucoma agudo (visión de halos de colores alrededor de las luces, visión borrosa, dolor ocular en la oscuridad, dolor en la zona donde se va a producir el ataque). El glaucoma agudo es una urgencia médica que requiere ingreso hospitalario y tratamiento inmediato para evitar la disminución irreversible de la visión. Se trata con medicación que disminuya la tensión del ojo, tanto por vía tópica como sistémica y con analgésicos para aliviar el dolor. En algunos casos puede ser necesario el tratamiento posterior mediante láser y/o cirugía. La tensión intraocular no tiene nada que ver con la tensión arterial.
- Traumatismos oculares. Representan la primera causa de pérdida del globo ocular en los países desarrollados. Sus causas más frecuentes son los accidentes laborales seguidos de los accidentes domésticos, de tráfico, deportivos y agresiones. Son más frecuentes en las tres primeras décadas de la vida y en los varones. Existe un ligero predominio del ojo izquierdo respecto al derecho. Los traumatismos oculares pueden deberse a golpes o a perforaciones. El tratamiento depende de la naturaleza del agente responsable del traumatismo. Dichos agentes pueden ser de naturaleza mecánica (traumatismos), física (calor, radioactividad, electricidad), química y agentes corrosivos (gases lacrimógenos, disolventes industriales). Son cuadros de gran urgencia médica que suelen requerir el ingreso y tratamiento hospitalario así como vigilar la evolución ya que pueden presentar complicaciones a corto o a largo plazo.
Cuándo ir al médico por un ojo rojo: protocolo de actuación
Ante la presencia de ojo rojo lo primero que hay que hacer es diferenciar los cuadros leves de los que precisan valoración oftalmológica.
Los criterios de severidad que requieren valoración por el especialista son:
- Disminución de la agudeza visual.
- Visión de halos de colores alrededor de los focos de luz.
- Dolor de ojos espontáneo y con el movimiento ocular.
- Asociación a dolor de cabeza, fiebre, náuseas, vómitos, etc.
- Inflamación de los párpados y cierre de los mismos de gran intensidad.
- Irritación intensa del ojo y aspecto de tener líquido dentro.
- Alteraciones de las pupilas; diferentes tamaños entre una y otra (pupilas irregulares).
- Alteración de la transparencia, opacidad de la superficie ocular.
Aunque esta información ha sido redactada por un especialista médico, su edición ha sido llevada a cabo por periodistas, por lo que es un contenido meramente orientativo y sin valor de indicación terapéutica ni diagnóstica. Recomendamos al lector/a que cualquier duda relacionada con la salud la consulte directamente con el profesional del ámbito sanitario correspondiente.

 Andalucía
Andalucía  Cataluña
Cataluña  Madrid
Madrid  C. Valenciana
C. Valenciana  Galicia
Galicia  Castilla y León
Castilla y León  País Vasco
País Vasco  Canarias
Canarias  C-La Mancha
C-La Mancha  Murcia
Murcia  Aragón
Aragón  Extremadura
Extremadura  Asturias
Asturias  Baleares
Baleares  Navarra
Navarra  Cantabria
Cantabria  La Rioja
La Rioja 
