Diccionario de enfermedades
Cataratas
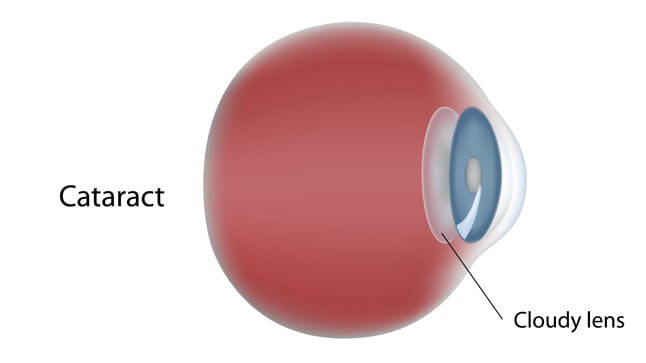
Las cataratas son áreas de turbidez u opacificación del cristalino, una lente transparente situada detrás del iris que está encargada de enfocar las imágenes sobre la retina. Como consecuencia de ello, se bloquea el paso de la luz hacia la retina. Son una causa común de pérdida de visión, sobre todo a medida que envejecemos. Si la opacificación es leve o afecta a una pequeña parte del cristalino, es posible que la visión apenas se afecte. Si la opacidad es mayor y afecta a todo el cristalino, la visión queda seriamente limitada.
Lac causas de las cataratas pueden ser:
Los síntomas más habituales de las cataratas son:
El diagnóstico da cataratas se basa en la historia clínica y en una exploración oftalmológica completa. Es imprescindible valorar la situación de la opacidad del cristalino, el estado del fondo de ojo (valorar la retina tras dilatar la pupila), una prueba de agudeza visual (determina las letras más pequeñas que una persona puede leer en un tablero situado a una distancia determinada) y determinar la presión intraocular (tonometría) para evitar riesgos durante y después de la cirugía.
Se debe descartar la existencia de enfermedades o condiciones que impidan realizar la cirugía o que empeoren el pronóstico, y se deben realizar las determinaciones necesarias para seleccionar la lente intraocular más adecuada para cada paciente.
La mayoría de personas con cataratas se benefician de este tipo de cirugía. Los mejores resultados se obtienen en personas con cataratas en estado inicial. Hoy en día es preferible no esperar a que el cristalino se torne muy opaco para que no sea demasiado duro y pueda ser disuelto fácilmente.
El tratamiento de las cataratas siempre es quirúrgico y debe ser realizado por un oftalmólogo.
Los niños que nacen con cataratas (cataratas congénitas) o las desarrolladas a causa de un traumatismo deben operarse lo antes posible para prevenir pérdidas importantes de visión o incluso ceguera.
La cirugía en adultos se realiza cuando la pérdida de visión afecta a la calidad de vida (ej. conducir y leer), en estos casos la decisión depende por completo de los pacientes.
Antiguamente se realizaba la extracción intracapsular que sacaba todo el cristalino, junto con su cubierta o cápsula. Actualmente se emplea la cirugía extracapsular o facoemulsificación, que presenta menos complicaciones y permite implantar una lente dentro del ojo.
La intervención consiste en la extracción de la porción opaca de la catarata, que se sustituye por una lente sintética plegable de silicona o de un material acrílico que ocupa el mismo lugar que el cristalino extraído. La lente intraocular también sirve para corregir los posibles defectos de refracción existentes anteriormente, como la miopía o la hipermetropía.
Se pueden implantar:
Las personas que han pasado por una cirugía refractiva previa a la intervención de cataratas deben ser evaluadas cuidadosamente antes de recibir lentes intraoculares debido a que el cálculo correcto para la graduación de la lente intraocular puede verse afectado por la cirugía refractiva previa.
Si no se pudiera colocar la lente intraocular se pueden prescribir gafas o lentes de contacto para compensar el defecto ocasionado por la retirada de la catarata.
En general primero se opera un ojo y unas semanas después se opera el segundo.
En algunos casos, pasados varios meses o años de la extracción de la primera catarata, puede también opacificarse la parte posterior de la cápsula del cristalino que ha quedado sosteniendo la lente. En estos casos, el oftalmólogo puede abrir el centro de la cápsula opacificada con un láser para permitir el paso de la luz. Este procedimiento es indoloro, su duración es de unos cinco minutos, se realiza en la consulta y no requiere período de recuperación.
Pocos días antes de la operación se comienza a preparar el ojo aplicando un colirio antibiótico. El día anterior se aplica otro colirio para dilatar la pupila. Es conveniente lavarse la cabeza antes de la operación para no tener que hacerlo después y así evitar la posible irritación causada por el champú.
El tiempo de intervención es corto (unos 15 minutos). Durante la operación el paciente está despierto, aunque se le administra un medicamento para ayudarle a relajarse y se aplica un colirio anestésico que adormece la superficie del ojo. Para evitar el parpadeo se coloca un instrumento que mantiene el ojo abierto durante toda la operación. Se realiza una incisión mínima en la córnea a través de la cual se abre el cristalino. A continuación se disuelve el cristalino mediante ultrasonidos y se aspira el contenido turbio del mismo respetando la cápsula. A través de la misma incisión se coloca la lente intraocular que queda sujeta por la cápsula que sostenía el cristalino natural.
No se necesitan puntos de sutura.
La intervención se realiza de forma ambulatoria sin necesidad de ingreso hospitalario. Se abandona la clínica con los ojos destapados y la visión algo borrosa.
Durante las primeras horas la visión es algo borrosa y se experimentan pequeñas molestias. Al día siguiente, las molestias habrán desaparecido casi por completo y la visión será mucho más clara, permitiendo la reincorporación a las tareas habituales.
Durante la primera semana es conveniente no frotarse los ojos y tener cuidado en no apretar demasiado al lavarse la cara. Se deben evitar los esfuerzos físicos intensos y el maquillaje de los ojos, aunque está permitido agacharse desde el primer momento.
La primera revisión suele realizarse al día siguiente de la intervención. Es importante utilizar los colirios que se prescriben con la frecuencia indicada, así como utilizar gafas de protección cuando se esté expuesto al sol o haga mucho viento. La persona que vaya a instilar los colirios debe lavarse las manos con agua y jabón antes de la instilación.
La consideración por parte del paciente de que las molestias postoperatorias exceden lo previsto es motivo de consulta con el oftalmólogo.
Si bien las complicaciones de este tipo de cirugía ocurren en menos del 5% de los casos, podemos citar las siguientes.
No existe ninguna manera efectiva para prevenir las cataratas. Es recomendable practicar hábitos saludables que pueden ayudar a disminuir su velocidad de crecimiento, como no fumar, evitar la exposición directa a la luz solar, evitar las lámparas de bronceado, hacer una dieta sana, reducir el consumo de bebidas alcohólicas y mantener controlada la diabetes.
¿Cuáles son las causas de las cataratas?
Lac causas de las cataratas pueden ser:
- Congénitas (de nacimiento). Casi siempre son debidas a infecciones por virus adquiridos durante el embarazo.
- Hereditarias.
- Debidas a la edad. Son con enorme diferencia las más frecuentes.
- Por la exposición continuada al sol.
- Debidas a traumatismos oculares que afectan al cristalino.
- Debidas a enfermedades metabólicas como la diabetes, el hipoparatiroidismo, la hipocalcemia, etc.
- Debidas a enfermedades oculares como el glaucoma, la uveítis crónica, la retinitis pigmentaria, el desprendimiento de retina, etc.
- Secundarias al consumo de algunos medicamentos (ej. corticoides).
- Debidas a la radiación frecuente sobre la cabeza.
- Otras causas más infrecuentes.
Clasificación de las cataratas
- Según el momento de aparición las cataratas se clasifican en:
- Catarata congénita. Está presente ya en el momento del nacimiento o aparece en los tres primeros meses de vida. Son raras, aunque más frecuentes en niños prematuros. Dado que la visión de los bebés se desarrolla rápidamente durante los primeros meses de vida, si una catarata impide la entrada de las imágenes la retina no se estimulará adecuadamente y el área del cerebro destinada a la visión no se desarrollará de forma apropiada, pudiendo causar un ojo vago (ambliopía) con mayor o menor pérdida de la visión. Cuanto antes se diagnostique y se trate mayor probabilidad habrá de preservar la vista.
- Catarata juvenil. Aparece en la infancia o en la adolescencia. Progresa muy lentamente y no suele reducir mucho la visión.
- Catarata senil. Aparece a partir de los 60 años como consecuencia del proceso de envejecimiento. Progresa lentamente. Si aparece antes de los 60 años se denomina catarata pre-senil.
- Según la localización de la opacidad
- Catarata nuclear. La opacificación se localiza en la parte central del cristalino.
- Catarata cortical. La opacificación se localiza en la zona exterior del cristalino.
¿Cuáles son sus síntomas?
Los síntomas más habituales de las cataratas son:
- Visión borrosa sin dolor. El proceso suele ser progresivo, comenzando como una leve turbidez. A veces la visión de cerca es la más deteriorada, otras veces es la visión a distancia y en ocasiones ambas.
- Mejoría temporal de la visión cercana. Es debido a que en ciertos tipos de cataratas el ojo se vuelve miope.
- Visión nocturna deficiente (especialmente al conducir un coche).
- Percepción de halos o resplandores alrededor de las luces.
- Necesidad de mayor iluminación para leer y para desarrollar otras actividades.
- Cambios en la visión de los colores. Los colores se ven desteñidos o amarillentos.
- Cambios frecuentes de la graduación de la vista.
- Visión doble en el ojo con catarata.
- Pérdida del contraste.
- Mancha blanca o “lechosa” sobre la pupila del ojo.
- No mira directamente a las caras ni a objetos de colores vivos. Puede no encontrar pequeños objetos al gatear en el suelo.
- Puede guiñar los ojos al sol con mucha frecuencia. Se debe a que le molestan los destellos de las luces.
- Puede desarrollar estrabismo.
- El ojo afectado puede desarrollar movimientos repetidos de desviación (nistagmo). Es un signo de aparición tardía, y la extirpación de la catarata en este momento puede no corregir completamente la pérdida de visión.
¿Cómo se diagnostican?
El diagnóstico da cataratas se basa en la historia clínica y en una exploración oftalmológica completa. Es imprescindible valorar la situación de la opacidad del cristalino, el estado del fondo de ojo (valorar la retina tras dilatar la pupila), una prueba de agudeza visual (determina las letras más pequeñas que una persona puede leer en un tablero situado a una distancia determinada) y determinar la presión intraocular (tonometría) para evitar riesgos durante y después de la cirugía.
Se debe descartar la existencia de enfermedades o condiciones que impidan realizar la cirugía o que empeoren el pronóstico, y se deben realizar las determinaciones necesarias para seleccionar la lente intraocular más adecuada para cada paciente.
¿Quién es el candidato ideal para la cirugía?
La mayoría de personas con cataratas se benefician de este tipo de cirugía. Los mejores resultados se obtienen en personas con cataratas en estado inicial. Hoy en día es preferible no esperar a que el cristalino se torne muy opaco para que no sea demasiado duro y pueda ser disuelto fácilmente.
¿Cuál es el tratamiento de las cataratas?
El tratamiento de las cataratas siempre es quirúrgico y debe ser realizado por un oftalmólogo.
Los niños que nacen con cataratas (cataratas congénitas) o las desarrolladas a causa de un traumatismo deben operarse lo antes posible para prevenir pérdidas importantes de visión o incluso ceguera.
La cirugía en adultos se realiza cuando la pérdida de visión afecta a la calidad de vida (ej. conducir y leer), en estos casos la decisión depende por completo de los pacientes.
Antiguamente se realizaba la extracción intracapsular que sacaba todo el cristalino, junto con su cubierta o cápsula. Actualmente se emplea la cirugía extracapsular o facoemulsificación, que presenta menos complicaciones y permite implantar una lente dentro del ojo.
La intervención consiste en la extracción de la porción opaca de la catarata, que se sustituye por una lente sintética plegable de silicona o de un material acrílico que ocupa el mismo lugar que el cristalino extraído. La lente intraocular también sirve para corregir los posibles defectos de refracción existentes anteriormente, como la miopía o la hipermetropía.
Se pueden implantar:
- Lentes monofocales, es decir que corrigen la visión a una sola distancia bien sea lejana, intermedia o cercana (generalmente la lejana). Con las monofocales los pacientes pueden precisar el apoyo de una gafa de poca graduación para la realización de actividades visuales muy exigentes. En algunos pacientes que eligen las lentes intraoculares monofocales se puede corregir un ojo para la visión lejana y el otro para la cercana (monovisión).
- Lentes multifocales que corrigen en un amplio rango de distancias. Con las multifocales se evita el uso de gafas y/o lentes de contacto.
Las personas que han pasado por una cirugía refractiva previa a la intervención de cataratas deben ser evaluadas cuidadosamente antes de recibir lentes intraoculares debido a que el cálculo correcto para la graduación de la lente intraocular puede verse afectado por la cirugía refractiva previa.
Si no se pudiera colocar la lente intraocular se pueden prescribir gafas o lentes de contacto para compensar el defecto ocasionado por la retirada de la catarata.
En general primero se opera un ojo y unas semanas después se opera el segundo.
En algunos casos, pasados varios meses o años de la extracción de la primera catarata, puede también opacificarse la parte posterior de la cápsula del cristalino que ha quedado sosteniendo la lente. En estos casos, el oftalmólogo puede abrir el centro de la cápsula opacificada con un láser para permitir el paso de la luz. Este procedimiento es indoloro, su duración es de unos cinco minutos, se realiza en la consulta y no requiere período de recuperación.
¿Qué cuidados deben seguirse antes de la operación de cataratas?
Pocos días antes de la operación se comienza a preparar el ojo aplicando un colirio antibiótico. El día anterior se aplica otro colirio para dilatar la pupila. Es conveniente lavarse la cabeza antes de la operación para no tener que hacerlo después y así evitar la posible irritación causada por el champú.
¿Cómo será la intervención de cataratas?
El tiempo de intervención es corto (unos 15 minutos). Durante la operación el paciente está despierto, aunque se le administra un medicamento para ayudarle a relajarse y se aplica un colirio anestésico que adormece la superficie del ojo. Para evitar el parpadeo se coloca un instrumento que mantiene el ojo abierto durante toda la operación. Se realiza una incisión mínima en la córnea a través de la cual se abre el cristalino. A continuación se disuelve el cristalino mediante ultrasonidos y se aspira el contenido turbio del mismo respetando la cápsula. A través de la misma incisión se coloca la lente intraocular que queda sujeta por la cápsula que sostenía el cristalino natural.
No se necesitan puntos de sutura.
La intervención se realiza de forma ambulatoria sin necesidad de ingreso hospitalario. Se abandona la clínica con los ojos destapados y la visión algo borrosa.
¿Cómo será el postoperatorio de la intervención de cataratas?
Durante las primeras horas la visión es algo borrosa y se experimentan pequeñas molestias. Al día siguiente, las molestias habrán desaparecido casi por completo y la visión será mucho más clara, permitiendo la reincorporación a las tareas habituales.
Durante la primera semana es conveniente no frotarse los ojos y tener cuidado en no apretar demasiado al lavarse la cara. Se deben evitar los esfuerzos físicos intensos y el maquillaje de los ojos, aunque está permitido agacharse desde el primer momento.
La primera revisión suele realizarse al día siguiente de la intervención. Es importante utilizar los colirios que se prescriben con la frecuencia indicada, así como utilizar gafas de protección cuando se esté expuesto al sol o haga mucho viento. La persona que vaya a instilar los colirios debe lavarse las manos con agua y jabón antes de la instilación.
La consideración por parte del paciente de que las molestias postoperatorias exceden lo previsto es motivo de consulta con el oftalmólogo.
Riesgos de las lentes intraoculares
Si bien las complicaciones de este tipo de cirugía ocurren en menos del 5% de los casos, podemos citar las siguientes.
- Infección. Se trata con antibióticos.
- Inflamación. Si persiste más días de lo esperable se trata con medicación prescrita por el oftalmólogo.
- Aumento de la presión intraocular. Es bastante frecuente tras esta intervención. Se trata con medicación, generalmente con gotas oculares, prescrita por el oftalmólogo.
- Derrames en las heridas. Si se detectan, se suelen colocar lentes de contacto terapéuticas sobre el lugar de la cirugía. Normalmente esto es suficiente para retrasar el derrame y permitir la cicatrización natural. Si el problema continúa se precisa de la cirugía para repararlo.
- Desplazamiento de la lente. La solución habitual es acomodarla nuevamente con cirugía.
- Error en el cálculo de la graduación de la lente implantada. Es más frecuente en pacientes con cirugías refractivas anteriores. Se corrige reemplazando las lentes por otras con la graduación correcta mediante una nueva cirugía.
- Desprendimiento de retina. Si se produce un desprendimiento de retina, el paciente ve destellos de luz y partículas flotantes. Debe ser derivado a un especialista en retina.
¿Pueden prevenirse las cataratas?
No existe ninguna manera efectiva para prevenir las cataratas. Es recomendable practicar hábitos saludables que pueden ayudar a disminuir su velocidad de crecimiento, como no fumar, evitar la exposición directa a la luz solar, evitar las lámparas de bronceado, hacer una dieta sana, reducir el consumo de bebidas alcohólicas y mantener controlada la diabetes.
Aunque esta información ha sido redactada por un especialista médico, su edición ha sido llevada a cabo por periodistas, por lo que es un contenido meramente orientativo y sin valor de indicación terapéutica ni diagnóstica. Recomendamos al lector/a que cualquier duda relacionada con la salud la consulte directamente con el profesional del ámbito sanitario correspondiente.

 Andalucía
Andalucía  Cataluña
Cataluña  Madrid
Madrid  C. Valenciana
C. Valenciana  Galicia
Galicia  Castilla y León
Castilla y León  País Vasco
País Vasco  Canarias
Canarias  C-La Mancha
C-La Mancha  Murcia
Murcia  Aragón
Aragón  Extremadura
Extremadura  Asturias
Asturias  Baleares
Baleares  Navarra
Navarra  Cantabria
Cantabria  La Rioja
La Rioja 
