Javier Barbado. Madrid
Diversos analistas coinciden en que la solución al déficit del Sistema Nacional de Salud no pasa tanto por escoger un modelo de gestión específico para cada hospital como, más bien, por introducir medidas que contribuyan a mejorar la eficiencia de las organizaciones sanitarias (con independencia de la fórmula gestora que las rija) y reducir las desigualdades de la prestación entre territorios autonómicos. La Sociedad Española de Directivos de la Salud (Sedisa) propone extender la financiación capitativa a los grandes hospitales de gestión directa tradicional y promover la competencia entre los proveedores (al margen, una vez más, de que su naturaleza jurídica sea pública, privada o mixta) por medio de la transparencia y la rendición de cuentas y resultados. En otras palabras: reemplazar la burocracia y la rigidez de las administraciones sanitarias por un modelo empresarial en sus instituciones.

Javier Fernández-Lasquetty, consejero de |
A raíz del anuncio hecho por el consejero de Sanidad de la Comunidad de Madrid, Javier Fernández-Lasquetty, el primero de noviembre del año pasado, del Plan de Medidas de Garantía de la Sostenibilidad por el cual seis de los nuevos hospitales madrileños y 27 centros de salud de esta autonomía pasarán a regirse por el modelo Alzira (gestión privada de la asistencia y financiación en función de la población asignada o per cápita), han comenzado a circular estudios de campo que concluyen que una u otra fórmula gestora se revela más eficiente que la otra. Sin embargo, estos informes, que a menudo se proclaman “independientes”, no tardan en recibir contestación por parte de analistas que aportan datos contrastados que los dejan en evidencia. Y es que tal vez no ha transcurrido tiempo suficiente para llevar a cabo una investigación por parte de una comisión libre de intereses políticos o empresariales.
En este contexto, no pocas voces del sector sanitario apuntan a que, más que debatir sobre el modelo de gestión que debe implantarse en los hospitales y centros de salud, debería hablarse de mejorar la eficiencia en todos ellos y reducir la desigualdad entre territorios, sea cual sea la fórmula que se adopte para conseguirlo.
Tal es el caso de la Sociedad Española de Directivos de la Salud (Sedisa), que, en un documento reciente, concluye que “no se puede demonizar ningún modelo de gestión” ya que “igual de falaz es decir que la gestión privada de servicio público va a disminuir la calidad asistencial y solo busca el lucro, que decir que la gestión pública directa es absolutamente ineficiente”. En opinión de los directivos sanitarios, ambos discursos son extremos y no reflejan la realidad, que es mucho más compleja. Y apostilla: “Los modelos de gestión son meras herramientas para conseguir el fin de obtener la mejor gestión sanitaria posible, que, en el caso de una sanidad pública sufragada por impuestos, debe ser la que permita obtener el máximo nivel de salud al menor coste colectivo para la ciudadanía, que es la que la paga, manteniendo la equidad”.

Manuel Huerta, director gerente de la Agencia |
Relativizada la importancia del modelo gestor escogido para cada centro y hospital, los autores del informe recomiendan, eso sí, generalizar una de las características mencionadas del modelo Alzira: la financiación per cápita. Y, de hecho, consideran “imprescindible” poner en la agenda de la política sanitaria española la extensión de la fórmula de pago en función de la población asignada a los grandes hospitales de tercer nivel y gestión pública tradicional, todo ello con el fin de agilizar su funcionamiento sin merma del cariz estatal de su titularidad y del origen de los fondos de que se nutren.
Para ello, los directivos de la salud proponen convertirlos en entidades de derecho público previstas por la ley “para mantener la gestión pública sin ánimo de lucro pero con fórmulas más ágiles (…) ya sea transformándolos en empresas públicas, fundaciones públicas o consorcios, asignándoles una financiación capitativa ajustada e introduciéndolos en la senda de la evaluación sistemática del resultado en salud de sus tecnologías y del desempeño”.
Por lo tanto, para los directivos sanitarios resulta clave la asignación de un pago (con dinero público) a cada proveedor (centro u hospital) en función de la población que le sea asignada, tal como funciona el modelo Alzira implantado en la Comunidad Valenciana en 1999 y extendido después a los nuevos hospitales de la Comunidad de Madrid. Y ponen el acento en que las organizaciones sanitarias de mayor tamaño y recorrido histórico (como La Paz o el Ramón y Cajal en la capital, para poner un par de ejemplos de claro significado) adopten ese mismo modelo de financiación capitativa, ya que, en su opinión, son olvidados de manera sistemática “limitándose las fórmulas alternativas de gestión, en gran medida, a centro nuevos, periféricos o de mediano tamaño”. Para los gestores de la sanidad española, de este modo se conseguiría “hacerlos más ágiles” y dispondrían de “mejores herramientas de gestión para poder entrar en una dinámica de competición y para mejorar su eficiencia”.
Por otro lado, la cúpula de Sedisa no duda de los beneficios para el Sistema Nacional de Salud (SNS) de una mayor competitividad entre los proveedores sanitarios en España “para evitar los monopolios u oligopolios”, y, en concreto, de “un sistema de competencia, ya sea con proveedores públicos, privados o conjuntos, ligado a transparencia en los resultados y rendición de cuentas”, dado que considera estos dos aspectos como potentes herramientas para conseguir mayores cotas de eficiencia.
Una aportación individual
En consonancia con el contenido de la declaración de Sedisa, uno de sus vocales y director gerente de la Agencia Pública Empresarial Sanitaria Bajo Guadalquivir, Manuel Huerta, ha elaborado un artículo con medio centenar de citas bibliográficas en el que ratifica el origen del problema sistémico que atenaza la prestación sanitaria en España: el modelo laboral de los centros. A partir de este mal endémico se explica que no se hayan adoptado reformas estructurales en los últimos 34 años (desde la Constitución de 1978, que abre la puerta a la transferencia de las competencias sanitarias a las comunidades autónomas, y la creación, en 1986, del SNS), según se deduce del escrito de este directivo y, por otra parte, postula desde hace tiempo la propia Sedisa: “No es posible seguir manteniendo un sistema de relaciones laborales que prima de manera cuasi absoluta la seguridad de la conservación del puesto de trabajo sobre los objetivos institucionales y de salud del sistema”. Rotundo y demoledor.
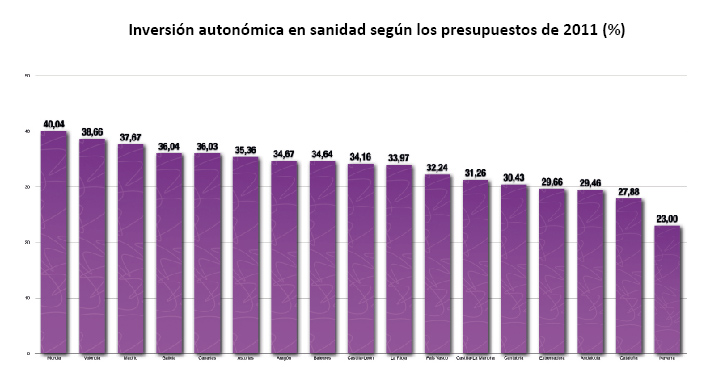 |
Y prosigue: “Querer ver como indisoluble el binomio sistema sanitario público universal y gratuito y una relación funcionarial (o pseudofuncionarial) de los profesionales del sistema, es un grave error”, ya que “los países con Sistema Nacional de Salud de más larga trayectoria, como Reino Unido y Suecia, demuestran exactamente lo contrario”. Al mismo tiempo, el propio Huerta reconoce la eficiencia del sistema sanitario público español cuando alude, en su investigación, al gasto sanitario total (público más privado) y al gasto sanitario público en relación con el producto interior bruto del país (PIB) y calculado per cápita, ya que España nada tiene que envidiar en este sentido a otras naciones avanzadas (por el contrario, encabeza el listado de las que menos recursos consume en relación con su PIB -véase el cuadro de la página 18-, aunque también es cierto que esta cifra ha aumentado con el tiempo y se prevé que lo haga en el futuro). Por desgracia, esa realidad no contradice que, desde su origen, el SNS sea deficitario y que, tras la crisis económica internacional iniciada a finales de 2007, su condición de estructura insostenible “se haya puesto a la vista de manera definitiva”.
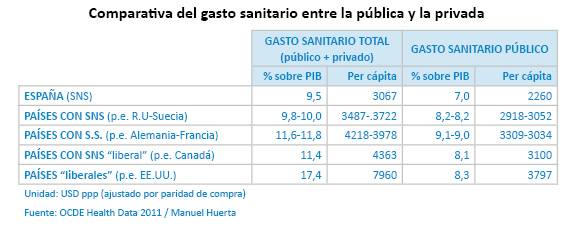 |
Por lo tanto, para los directivos de la salud no cabe duda de que, si la prestación sanitaria en España se encuentra herida de muerte, ello se debe al defecto estructural con que nació su sistema organizativo, y no solo a los recortes coyunturales en los presupuestos. Y por ello insisten en desmontar, en la medida de lo posible, el modus operandi de los centros sanitarios públicos acercándolo al modelo que funciona en todas las empresas particulares. Para Huerta, en el caso de estos últimos, los posibles beneficios económicos derivados de la nueva filosofía de funcionamiento se reinvertirían en la propia institución proveedora del servicio en forma de incentivos al profesional o de financiación de sus propios proyectos.
Estudios en tela de juicio
Sin embargo, la actualidad sanitaria deja en evidencia que el debate entre los agentes de la salud se desvía de lo anterior y se centra en un aspecto periférico, tal como se ha indicado en el comienzo de este reportaje: la demostración de qué modelo de gestión de los centros hospitalarios supera al resto en ahorro y en eficiencia.
En un artículo divulgado en internet y en algún medio de comunicación generalista, Salvador Peiró y Ricard Meneu, coordinador de la Unidad de Investigación de Servicios de Salud del Centro Superior de Investigación en Salud Pública de Valencia –organismo dependiente de la Generalitat de esta comunidad autónoma– y de la Fundación Instituto de Investigación, respectivamente, llegan a la conclusión de que la gestión hospitalaria pública directa y la privada “son modelos prácticamente equivalentes en gasto hospitalario per cápita”. Y anotan una cifra referida a 2009 en la Comunidad Valenciana, último año del que existe información consultable: 707,6 euros de gasto hospitalario per cápita en la fórmula concesional frente a 658,5 del mismo concepto en el modelo tradicional.

Joaquín Estévez, presidente de Sedisa. |
Como era previsible, las conclusiones de ambos autores tardaron muy poco en recibir una contestación fundamentada, en este caso por parte del director general de Desarrollo Corporativo de DKV Seguros, Fidel Campoy. Este directivo demuestra, a partir de datos públicos “accesibles en internet para cualquier lector”, que, en ese año, los departamentos de salud valencianos regidos por modelos de concesión en realidad lograron un ahorro per cápita de 280 euros por persona protegida (618,64 euros sería el pago capitativo final que la Consejería de Sanidad autonómica reconoció a las empresas concesionarias).
Para Campoy, “es realmente sorprendente que el resultado clave [del estudio antes citado], los 707,6 euros del denominado gasto hospitalario per cápita para las concesiones, sea un coste mayor que los 618,64 euros de cápita del año 2009”. Y emplaza a los investigadores “a revisar en profundidad su trabajo” porque, por mucho que “puedan ser bien recibidas por los contrarios al modelo concesional, no se pueden presentar como el resultado de un análisis de evidencia de la eficiencia relativa entre las opciones de gestión pública o privada de los servicios sanitarios públicos”.
El directivo profesional
Por otra parte, las propuestas de Sedisa y del propio Huerta apuntan a la profesionalización del directivo de la salud como otra de las medidas que, en opinión de ambos interlocutores, contribuiría a mejorar el funcionamiento del SNS.
Para ser más precisos, Huerta asegura en su trabajo que “el uso tradicional de los puestos gerenciales y directivos en general como una especie de ‘botín electoral’ supone en la práctica la destrucción periódica del capital directivo acumulado, y la anulación del recononocimiento de autoridad suficiente para convertir a éste en motor de cambio, fomentador de la productividad y corrector de ineficiencias”. Por esa razón, el directivo insta a profesionalizar la gestión “sobre todo a través de la implementación de procesos competitivos y abiertos de selección y de procesos de evaluación basados de manera estricta en el desempeño de resultados”.

Mariano Guerrero, secretario de Sedisa. |
De hecho, Sedisa lleva a cabo desde finales del año pasado un ambicioso proyecto para conseguir este objetivo. Coordinado por su secretario, Mariano Guerrero, y elaborado con la colaboración de la consultora Tea Cegos, el informe hace uso de una serie de encuestas que desvelan el grado de formación actual de los directivos de la salud y, luego de llevar a cabo un análisis de la situación a partir de los resultados obtenidos, emplaza a las autoridades sanitarias competentes a respaldar la creación de una carrera profesional al uso y de un diccionario de competenciaas y habilidades que sirva de referencia.
De forma más específica, los autores de la investigación plantean que, en el contexto de la Ley de Ordenación de las Profesiones Sanitarias de 2003 y el Foro Profesional del SNS, “se estudie la posibilidad de que la gestión sanitaria sea considerada como un área de capacitación profesional y de que Sedisa ejerza el asesoramiento adecuado por medio de una comisión de acreditación en el seno de este colectivo”. Y se añade que la agrupación se muestra dispuesta a “contactar con las universidades y escuelas de gestión con programas de formación dirigidos a directivos sanitarios, para participar como organización líder y garantista de los programas de formación específicos”.
Por otro lado, el propio Guerrero ha insistido a Revista Médica sobre el carácter revisable del trabajo, esto es, permanece abierto a nuevas aportaciones en todo momento. El documento , que fue entregado a la secretaria general de Sanidad, Pilar Farjas, y al director general de Ordenación Profesional, Javier Castrodeza, acaba de ser reeditado por Sedisa, que va a mantener nuevas reuniones con este último alto cargo para que fructiquen sus proposiciones. Un primer peldaño en el inicio de una reforma de fondo de la sanidad que, según los diversos agentes del sector, precisa de un Pacto de Estado a corto plazo que reoriente su significado y mejore su coordinación.
Bibliografía:
- Campoy, Fidel (2013): “Sobre opiniones y evidencias en la gestión hospitalaria pública”. Disponible en internet [consultado el 27-1-2013].
- Peiró, Salvador y Meneu, Ricard (2012): “Eficiencia en la gestión hospitalaria pública: directa vs. privada por concesión”. Disponible en internet (blog “Nada es gratis” de la Fundación de Estudios de Economía Aplicada –Fedea–). [Consultado el 22-1-2013].
- Sedisa (2013): “Declaración de Sedisa sobre las reformas sanitarias en España y en las comunidades autónomas”, Sedisa s.XXI, Nº 28, enero de 2013.
-Sedisa (2013): “Informe de Sedisa sobre la Profesionalización de los Directivos de la Salud”, Sedisa s.XXI, Nº 28, enero de 2013.